Zmagasz się z niepokojącymi objawami po spożyciu glutenu i zastanawiasz się, jakie badania pomogą Ci zrozumieć ich przyczynę? Ten artykuł to kompleksowy przewodnik po diagnostyce problemów związanych z glutenem, takich jak celiakia, alergia na pszenicę czy nieceliakalna nadwrażliwość na gluten. Pomogę Ci zrozumieć proces diagnostyczny, rodzaje testów, jak się do nich przygotować oraz jak interpretować potencjalne wyniki, abyś mógł podjąć świadome kroki w kierunku poprawy swojego zdrowia.
Kompleksowy przewodnik po badaniach na gluten klucz do trafnej diagnozy
- Diagnostyka celiakii obejmuje badania krwi (anty-tTG IgA, całkowite IgA, a w razie niedoboru IgA anty-tTG IgG i anty-DGP IgG), biopsję jelita cienkiego oraz testy genetyczne HLA-DQ2/DQ8.
- Przed badaniami krwi i biopsją konieczne jest spożywanie glutenu przez minimum 6 tygodni, aby wyniki były wiarygodne.
- Alergię na pszenicę diagnozuje się poprzez oznaczenie swoistych przeciwciał IgE oraz punktowe testy skórne.
- Nieceliakalna nadwrażliwość na gluten (NCGS) jest diagnozowana z wykluczenia, po wyeliminowaniu celiakii i alergii, a następnie obserwacji reakcji na dietę eliminacyjną.
- Domowe testy apteczne mogą być wstępnym badaniem, ale zawsze wymagają potwierdzenia laboratoryjnego i konsultacji z lekarzem.
- Większość kluczowych badań (serologiczne, gastroskopia z biopsją) jest refundowana przez NFZ ze skierowaniem od specjalisty.
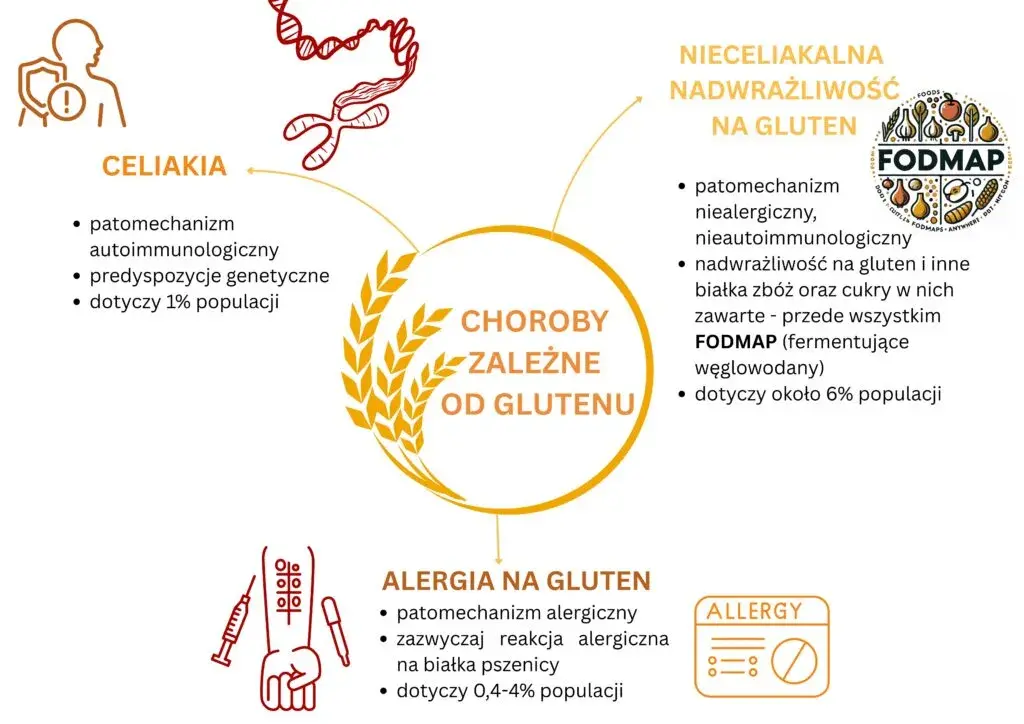
Celiakia, alergia, a może nadwrażliwość? Poznaj 3 oblicza reakcji na gluten
Kiedy mówimy o problemach z glutenem, często wrzucamy wszystko do jednego worka. Tymczasem medycyna wyróżnia trzy główne, choć bardzo różne, jednostki chorobowe. Zrozumienie tych różnic jest kluczowe dla postawienia prawidłowej diagnozy i wdrożenia skutecznego leczenia, dlatego zawsze podkreślam, jak ważna jest precyzja w tym obszarze.
Pierwszą z nich jest celiakia, czyli trwała choroba autoimmunologiczna o podłożu genetycznym. W jej przebiegu spożycie glutenu prowadzi do uszkodzenia kosmków jelita cienkiego, co upośledza wchłanianie składników odżywczych. To poważne schorzenie, które wymaga ścisłej i dożywotniej diety bezglutenowej.
Drugim problemem jest alergia na pszenicę. W przeciwieństwie do celiakii, jest to klasyczna reakcja alergiczna, często IgE-zależna, która może dotyczyć nie tylko glutenu, ale i innych białek zawartych w pszenicy. Objawy pojawiają się zazwyczaj szybko po spożyciu i mogą obejmować problemy skórne, oddechowe czy pokarmowe, a w skrajnych przypadkach nawet wstrząs anafilaktyczny.
Ostatnią jednostką jest nieceliakalna nadwrażliwość na gluten (NCGS). To stosunkowo nowa i wciąż badana przypadłość, która jest diagnozowana z wykluczenia. Oznacza to, że objawy, takie jak bóle brzucha, wzdęcia, zmęczenie czy bóle głowy, ustępują po eliminacji glutenu z diety, ale u pacjenta wykluczono zarówno celiakię, jak i alergię na pszenicę.
Pierwsze kroki w diagnostyce: Badania krwi na gluten
Zaczynamy od badań krwi, które są fundamentem w diagnostyce celiakii i alergii. To właśnie one dają nam pierwsze, cenne wskazówki i często decydują o dalszych krokach. Pamiętaj, że odpowiednie przygotowanie do tych badań jest równie ważne, co ich wykonanie.
Przeciwciała anty-tTG w klasie IgA złoty standard w badaniach w kierunku celiakii
Kiedy podejrzewamy celiakię, pierwszym badaniem, które zawsze zlecamy, jest oznaczenie przeciwciał przeciw transglutaminazie tkankowej w klasie IgA (anty-tTG IgA). To badanie jest uznawane za najbardziej czułe i specyficzne w diagnostyce przesiewowej celiakii u osób dorosłych i dzieci powyżej 2. roku życia. Dodatni wynik jest silnym sygnałem, że powinniśmy kontynuować diagnostykę w kierunku tej choroby.
Dlaczego badanie całkowitego poziomu IgA jest absolutnie niezbędne?
Równolegle z badaniem anty-tTG IgA, zawsze należy oznaczyć całkowity poziom immunoglobuliny A (IgA). Dlaczego to takie ważne? Otóż u około 2-3% pacjentów z celiakią występuje wrodzony niedobór IgA. Jeśli pacjent ma niedobór IgA, a wykonamy tylko test anty-tTG IgA, wynik może być fałszywie ujemny, co opóźni lub uniemożliwi prawidłową diagnozę. Badanie całkowitego IgA pozwala nam uniknąć tej pułapki diagnostycznej.
Gdy masz niedobór IgA: Rola badań przeciwciał w klasie IgG (anty-DGP i anty-tTG)
W sytuacji, gdy stwierdzimy niedobór całkowitego IgA, nie oznacza to, że diagnostyka celiakii jest niemożliwa. Wówczas przechodzimy do oznaczenia przeciwciał w klasie IgG. Najczęściej są to przeciwciała przeciwko transglutaminazie tkankowej (anty-tTG IgG) oraz przeciwko deamidowanym peptydom gliadyny (anty-DGP IgG). Te badania pozwalają na wiarygodną diagnostykę celiakii nawet u pacjentów z niedoborem IgA, co jest niezwykle cenną informacją w mojej praktyce.
Jak odróżnić celiakię od alergii? Znaczenie testów na przeciwciała IgE
Choć objawy celiakii i alergii na pszenicę mogą być podobne, ich mechanizmy są zupełnie inne, a co za tym idzie inna jest też diagnostyka. W przypadku podejrzenia alergii na pszenicę, kluczowe jest oznaczenie w surowicy krwi swoistych przeciwciał IgE skierowanych przeciwko alergenom pszenicy (sIgE). Dodatkowo, często wykonuje się punktowe testy skórne. W przeciwieństwie do celiakii, gdzie szukamy przeciwciał autoimmunologicznych, tutaj skupiamy się na typowej reakcji alergicznej. To rozróżnienie jest fundamentalne dla dalszego postępowania.
Kluczowa zasada przed badaniami: Prowokacja glutenem
To jeden z najważniejszych punktów, o którym muszę Ci powiedzieć. Wielokrotnie spotykam się z pacjentami, którzy na własną rękę przeszli na dietę bezglutenową, zanim wykonali jakiekolwiek badania. Niestety, to poważny błąd, który może zafałszować wyniki i uniemożliwić prawidłową diagnozę.
Prowokacja glutenem: Ile i jak długo jeść gluten, by wynik był wiarygodny?
Aby badania serologiczne (z krwi) oraz ewentualna biopsja jelita cienkiego były wiarygodne, pacjent musi być na diecie zawierającej gluten. Jest to tak zwana prowokacja glutenem. Zaleca się spożywanie minimum 10 g glutenu dziennie (czyli około 2-4 kromek chleba lub równowartość) przez co najmniej 6 tygodni przed badaniem. Dopiero obecność glutenu w diecie stymuluje układ odpornościowy do produkcji przeciwciał i wywołuje zmiany w jelicie, które możemy wykryć. Bez tego badania mogą być fałszywie ujemne, nawet jeśli celiakia jest obecna.
Dlaczego przejście na dietę bezglutenową "na próbę" to błąd przed diagnozą?
Samodzielne wprowadzenie diety bezglutenowej przed pełną diagnostyką to, jak już wspomniałam, poważny błąd. Dlaczego? Ponieważ eliminacja glutenu może spowodować, że poziom przeciwciał spadnie do normy, a kosmki jelitowe zaczną się regenerować. W efekcie, wykonane badania mogą nie wykazać żadnych nieprawidłowości, nawet jeśli faktycznie chorujesz na celiakię. To utrudnia lub wręcz uniemożliwia postawienie prawidłowej diagnozy. Zawsze powtarzam moim pacjentom: najpierw badania, potem dieta!
Kiedy badania krwi nie wystarczą: Gastroskopia z biopsją
W wielu przypadkach, zwłaszcza u dorosłych, same badania krwi nie są wystarczające do postawienia ostatecznej diagnozy celiakii. Wówczas konieczne staje się badanie inwazyjne, które pozwala nam zajrzeć do wnętrza jelita i ocenić jego stan.
Na czym polega biopsja jelita i czy jest się czego obawiać?
Biopsja jelita cienkiego to badanie, które w medycynie nazywamy "złotym standardem" w diagnostyce celiakii u dorosłych. Procedura polega na pobraniu kilku niewielkich wycinków błony śluzowej dwunastnicy (początkowego odcinka jelita cienkiego) podczas standardowej gastroskopii. Badanie to jest wykonywane w znieczuleniu miejscowym gardła lub w płytkiej sedacji, więc pacjent nie odczuwa bólu. Jest to bezpieczna procedura, a pobrane wycinki są następnie wysyłane do badania histopatologicznego, gdzie patolog ocenia ich strukturę.
Skala Marsha, czyli jak lekarz ocenia stopień zniszczenia kosmków jelitowych
Pobrane podczas biopsji wycinki są niezwykle ważne. To na ich podstawie patolog ocenia stopień zaniku kosmków jelitowych, czyli tych małych wypustek w jelicie, które są odpowiedzialne za wchłanianie składników odżywczych. Ocena ta odbywa się według skali Marsha, która klasyfikuje zmiany od stopnia 0 (brak zmian) do stopnia IIIc (całkowity zanik kosmków). Ta skala pozwala nam precyzyjnie określić zaawansowanie choroby i jest kluczowa dla potwierdzenia diagnozy celiakii.
Czy u dzieci zawsze trzeba wykonywać biopsję? Wyjątki od reguły
W diagnostyce celiakii u dzieci istnieją pewne wyjątki od konieczności wykonywania biopsji. Zgodnie z wytycznymi Europejskiego Towarzystwa Gastroenterologii, Hepatologii i Żywienia Dzieci (ESPGHAN), można od niej odstąpić, jeśli spełnione są dwa warunki: po pierwsze, poziom przeciwciał anty-tTG IgA jest co najmniej 10-krotnie wyższy od górnej granicy normy, a po drugie, równocześnie stwierdza się obecność przeciwciał przeciwendomyzjalnych (EmA). W takiej sytuacji, przy pozytywnym wyniku badań genetycznych HLA-DQ2/DQ8, diagnoza celiakii u dziecka może być postawiona bez biopsji, co jest dużym ułatwieniem dla małych pacjentów i ich rodziców.
Testy genetyczne HLA-DQ2/DQ8: Co mówią o celiakii?
Badania genetyczne to kolejny element układanki w diagnostyce celiakii. Choć nie potwierdzają one samej choroby, dostarczają niezwykle ważnych informacji, które mogą pomóc w podjęciu decyzji o dalszych krokach diagnostycznych.
Dodatni wynik nie oznacza choroby jak prawidłowo interpretować predyspozycje genetyczne?
Badanie genetyczne sprawdza obecność genów HLA-DQ2 i/lub HLA-DQ8, które są niezbędne do rozwoju celiakii. Bardzo ważne jest, aby zrozumieć, że dodatni wynik świadczy jedynie o predyspozycji genetycznej do zachorowania. Oznacza to, że masz geny, które mogą sprawić, że celiakia się rozwinie, ale wcale nie musi! Szacuje się, że około 30% populacji posiada te geny, a tylko u niewielkiego odsetka z nich choroba faktycznie się ujawnia. Dlatego nigdy nie interpretujemy dodatniego wyniku genetycznego jako potwierdzenia celiakii.
Ujemny wynik, który w 99% wyklucza celiakię dla kogo to badanie jest kluczowe?
Prawdziwa wartość badania genetycznego leży w jego ujemnym wyniku. Jeśli test wykaże brak genów HLA-DQ2 i HLA-DQ8, to z niemal 100% pewnością możemy wykluczyć celiakię. To niezwykle cenna informacja, zwłaszcza w kilku sytuacjach:
- Gdy istnieją wątpliwości diagnostyczne, a inne badania są niejednoznaczne.
- Przed rozpoczęciem prowokacji glutenem u osób, które już są na diecie bezglutenowej i nie chcą do niej wracać bez pewności.
- U krewnych pierwszego stopnia osób z celiakią, aby ocenić ich ryzyko zachorowania.
- W przypadku atypowych objawów, kiedy chcemy definitywnie wykluczyć celiakię jako ich przyczynę.
Dla mnie jako lekarza, ujemny wynik genetyczny często jest sygnałem, by szukać przyczyn dolegliwości pacjenta w innych obszarach.
Domowe testy na gluten: Czy warto im zaufać?
W dobie łatwego dostępu do informacji i produktów, na rynku pojawiły się domowe testy na gluten. Zastanawiasz się, czy są one wiarygodne i czy warto w nie inwestować? Przyjrzyjmy się im bliżej.
Jak działają i co badają kasetkowe testy z kropli krwi?
Na rynku dostępne są kasetkowe testy, które można wykonać samodzielnie w domu, pobierając niewielką kroplę krwi z palca. Najczęściej badają one obecność przeciwciał anty-tTG IgA, czyli tych samych, które oznaczamy w laboratorium. Przykłady takich testów to Diather czy GLUTEN' ALARM. Ich ceny wahają się zazwyczaj w granicach 30-50 zł. Działają one na podobnej zasadzie co testy ciążowe pojawienie się odpowiedniej linii świadczy o pozytywnym wyniku.
Kiedy mogą być pomocne, a kiedy stanowią jedynie wstęp do właściwej diagnostyki?
Domowe testy apteczne mogą być pomocne jako badanie wstępne lub przesiewowe, zwłaszcza dla osób, które odczuwają niepokojące objawy i chcą szybko sprawdzić, czy istnieje podstawa do dalszej diagnostyki. Mogą one stanowić pierwszy sygnał, że warto zgłosić się do lekarza. Jednakże, muszę to jasno podkreślić: ich wynik zawsze wymaga potwierdzenia w profesjonalnym laboratorium medycznym i konsultacji z lekarzem specjalistą (gastroenterologiem lub alergologiem). Nigdy nie należy opierać ostatecznej diagnozy i decyzji o diecie wyłącznie na wyniku testu domowego, ponieważ ich czułość i specyficzność mogą być niższe niż badań laboratoryjnych.
Nieceliakalna nadwrażliwość na gluten: Diagnoza przez wykluczenie
Nieceliakalna nadwrażliwość na gluten (NCGS) to diagnoza, która budzi wiele pytań. Jest to stan, który rozpoznajemy dopiero po wykluczeniu innych, lepiej poznanych schorzeń. To sprawia, że proces diagnostyczny jest nieco bardziej złożony.
Dlaczego NCGS diagnozuje się dopiero po wykluczeniu celiakii i alergii?
Jak wspomniałam wcześniej, nieceliakalna nadwrażliwość na gluten (NCGS) to diagnoza z wykluczenia. Oznacza to, że aby ją postawić, musimy najpierw definitywnie wykluczyć celiakię oraz alergię na pszenicę. Dopiero gdy wszystkie badania w kierunku tych dwóch schorzeń dadzą wyniki negatywne, a pacjent nadal zgłasza objawy po spożyciu glutenu, możemy zacząć podejrzewać NCGS. Jest to niezwykle ważne, ponieważ celiakia i alergia wymagają ścisłego leczenia i ich pominięcie może mieć poważne konsekwencje zdrowotne.
Rola diety eliminacyjnej w potwierdzeniu nadwrażliwości
Potwierdzenie diagnozy NCGS opiera się na obserwacji reakcji organizmu na dietę. Proces ten zazwyczaj wygląda następująco: najpierw pacjent wprowadza ścisłą dietę bezglutenową na okres kilku tygodni. Jeśli w tym czasie objawy ustąpią lub znacznie się zmniejszą, jest to pierwszy sygnał. Następnie, pod kontrolą lekarza, następuje ponowne, kontrolowane włączenie glutenu do diety (tzw. prowokacja). Jeśli po ponownym spożyciu glutenu objawy nawracają, wówczas możemy z dużym prawdopodobieństwem postawić diagnozę nieceliakalnej nadwrażliwości na gluten. Ten dwuetapowy proces jest kluczowy dla prawidłowego rozpoznania.
Co po diagnozie? Dalsze kroki i wsparcie
Uzyskanie diagnozy to dopiero początek drogi. Ważne jest, aby wiedzieć, gdzie szukać pomocy i jak poruszać się w systemie opieki zdrowotnej, a także dlaczego samodzielna interpretacja wyników może być ryzykowna.
Badania prywatne czy na NFZ? Gdzie szukać pomocy?
W Polsce dostępność i refundacja badań na gluten mogą się różnić. Przygotowałam dla Ciebie krótkie podsumowanie:
| Rodzaj badania | Dostępność i refundacja |
|---|---|
| Badania serologiczne (anty-tTG IgA, całkowite IgA, anty-DGP IgG) | Refundowane przez NFZ ze skierowaniem od lekarza POZ lub specjalisty (gastroenterologa). Dostępne również prywatnie (koszt ok. 100-250 zł za komplet przeciwciał). |
| Gastroskopia z biopsją jelita cienkiego | Refundowana przez NFZ ze skierowaniem od lekarza specjalisty (gastroenterologa). Dostępna również prywatnie (koszt ok. 400-800 zł, w zależności od placówki i znieczulenia). |
| Badania genetyczne (HLA-DQ2/DQ8) | Rzadko refundowane przez NFZ (tylko w uzasadnionych przypadkach i w wybranych ośrodkach). Najczęściej wykonywane prywatnie. Koszt ok. 200-400 zł. |
| Swoiste przeciwciała IgE na pszenicę (sIgE) | Refundowane przez NFZ ze skierowaniem od alergologa. Dostępne również prywatnie (koszt ok. 50-100 zł za pojedynczy alergen). |
Zawsze warto zacząć od wizyty u lekarza rodzinnego, który może wystawić skierowanie na podstawowe badania krwi lub do specjalisty.
Przeczytaj również: Objawy nietolerancji glutenu: Nie tylko brzuch. Sprawdź!
Zawsze konsultuj wyniki z lekarzem dlaczego samodzielna interpretacja to zły pomysł?
Chciałabym to podkreślić raz jeszcze: niezależnie od tego, czy wykonałeś domowy test, czy pełen panel badań laboratoryjnych, wszystkie wyniki należy zawsze konsultować z lekarzem specjalistą gastroenterologiem lub alergologiem. Samodzielna interpretacja wyników jest ryzykowna i może prowadzić do błędnych wniosków. Lekarz ma wiedzę i doświadczenie, aby prawidłowo ocenić Twoją sytuację kliniczną, uwzględnić wszystkie czynniki (objawy, historię choroby, wyniki badań) i postawić trafną diagnozę. Tylko on może ustalić odpowiedni plan leczenia lub dalszego postępowania, co jest kluczowe dla Twojego zdrowia i komfortu życia.